4月から不妊治療に保険適用 対象外の治療は? 年齢と回数の制限は?

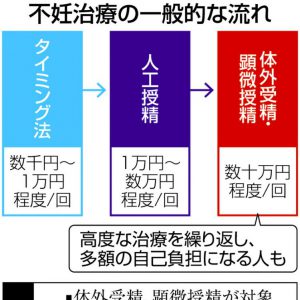
体外受精は数十万円 費用軽減に期待
結婚6年目の一昨年から不妊治療をしている、ともに33歳の千葉県内の夫婦。体外受精を3回、人工授精を1回経験した。採卵のタイミングが大事な体外受精では日程が急に決まることも多い。女性はフルタイムの仕事を辞めた。
これまでにかかった費用は140万円超。一般に人工授精にかかる費用は1回数万円、体外受精は数十万円と高額だ。体外受精は、顕微鏡を見ながら精子を卵子に注入する顕微授精を含め、現在も国の助成制度があるが、受け取ったのは40万円。保険適用になれば患者の負担は原則3割で済み、所得や年齢に応じて負担額の上限が決まる高額療養費制度も使えるようになる。女性は「貯金がどんどん減ってつらかった。ありがたい」と明かす。
適用される治療は「推奨度」A・Bのみ
一方で課題もある。体外受精や顕微授精は、根幹となる治療に、各医療機関の判断でさまざまな治療を組み合わせる。妊娠の可能性を高めるのが目的で、服用する薬や注射も多様だ。
4月から保険が適用されるのは、日本生殖医学会のガイドラインが推奨度A(強く推奨)、B(推奨)と認めたものだけで、培養器に入れたまま受精後の胚を観察する「タイムラプス」などC(実施を考慮)は適用外。治療実績や有効性から、国が今後、「先進医療」と認めない限り、保険適用分も含め全額自己負担となる。
昨夏、顕微授精で第1子を出産した埼玉県の女性(32)は、前回凍結した胚で第2子の出産を考えている。しかし、第1子出産時の記録を見ると、推奨度Cの治療を追加していたことが分かった。「前回と同じ治療をすると、全額自費になってしまうのではないか」と心配する。
従来の助成がなくなる…高額化の不安も
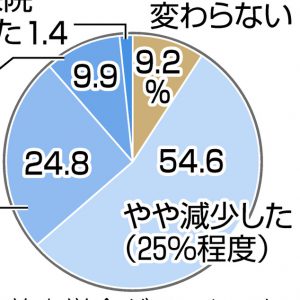
不妊に悩む人を支援するNPO法人「Fine」(東京)は昨年11~12月、不妊治療中の女性を中心にインターネットで意見を募集し、632人から回答を得た。保険適用に期待することを複数回答で聞いたところ、91%が「治療費が安くなる」を選択。「不妊治療の質の標準化」や「治療費がたまるまで待たなくても、不妊治療を始められる」を選んだ人も4割程度いた。半面、気掛かりなこととしては、従来の助成制度がなくなるため「かえって治療費全体が高額になるのでは」を挙げる人が53%で最多だった。
危惧されるのは、高額になるのを嫌い、患者が保険適用外の治療を避ける可能性だ。理事長の松本亜樹子さんは回数や年齢に制限がある点についても「人によっては、すぐ回数が制限に達し、厳しい」と訴える。不妊治療には経済、時間、精神、身体の4つの負担がかかるという。保険適用を第一歩に「これらを軽減する取り組みを続けてほしい」と話す。
保険適用の年齢と回数の条件は?
体外受精と顕微授精は治療開始時に女性が43歳未満であることが条件。40歳未満は1子につき6回まで、40~42歳は3回まで。人工授精は年齢制限を設けない。男性の治療に年齢制限はない。日本産科婦人科学会によると、2019年に生まれた赤ちゃんの14人に1人は顕微授精を含む体外受精。
なるほど!
グッときた
もやもや...
もっと
知りたい