不妊治療の保険適用拡大の課題は? 難しい治療法の線引き 医療の質低下の恐れ 「仕事との両立」への理解進む可能性も

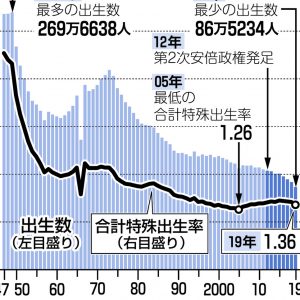
体外受精 1回当たり30~100万円の幅
不妊症は、検査をしても原因が見つからない「機能性不妊」が一定の割合を占める。そのため、治療は夫婦らの年齢や体の状態などを踏まえて複数の方法から内容を決めるオーダーメイド方式が主流だ。費用は施設間のばらつきが大きく、自由診療の体外受精では1回当たり30万~100万円と幅がある。
医療機関では自由診療が多い現在、豊富な治療法のメニューが用意されているものの、全てが保険適用されると見る向きは少ない。適用対象を選定していく線引きは難しく、田村憲久厚労相は「いろいろな治療法があり有効性や安全性を確認しないといけない。(保険適用拡大の)実現には一定期間かかる」と話す。
保険適用となっても、治療法の費用を定める保険点数が低く抑えられた場合、医療機関が利益確保を優先して人件費を削ったり、設備の更新を見合わせたりすれば、質の低下につながる恐れがある。割に合わない不妊治療を中止する施設が相次ぎ、結果として子どもを産みたい人たちの選択肢が狭まる可能性もある。
事実婚夫婦を対象にするか、も論点に
現行の不妊治療には費用助成制度があり、年齢や回数に制限が設けられている。保険適用拡大後には制度存廃も含めた助成のあり方も議論になるとみられる。公明党が主張する事実婚の夫婦を新たに対象に加えるかどうかも論点だ。
保険適用拡大により、国や健康保険組合の財政に与える影響も考慮に入れなければならない。自民党の議員連盟は、全面的な保険適用なら年約1120億円の負担増になると試算。不妊治療を受けない人の税や保険料にもかかわるため、国民の理解は欠かせない。
保険適用については厚労相の諮問機関の中央社会保険医療協議会(中医協)で議論していく。実現は最も早くて2022年度の診療報酬改定時になる見通しだ。
女性に負担偏りがちな現状、変わるきっかけに?
不妊治療には、仕事との両立という課題がある。保険適用拡大が実現すれば、働きながら通院する環境整備を促進する効果も期待されている。
厚生労働省の2017年の調査では、仕事と並行して不妊治療を受けている人の87%が「両立は難しい」と感じていると回答。両立できずに仕事を辞めた人が16%、治療を断念した人が11%いた。
治療の負担は女性に偏りがちだ。体外受精なら、卵巣の状態確認や排卵誘発剤の注射、採卵などで頻繁な通院が求められる。職場には不妊を知られたくないなどといった思いから、治療中と明かせず、心身ともに疲弊する例も珍しくない。
不妊治療のための休暇制度を設ける企業もあるが、まだ限定的。保険適用拡大で不妊は疾病という認識が広がれば、支援体制拡充の機運が高まる可能性もある。
なるほど!
グッときた
もやもや...
もっと
知りたい