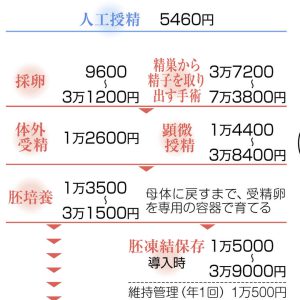
【2024年6月から保険適用】卵子の残数を測る「AMH検査」とは? 採血だけで手軽、不妊治療計画の一助に
3割負担の1790円、数日で結果が
山口県の30代後半の女性は昨年夏に結婚し、第1子妊娠を目指した。なかなかできず、今月、絹谷医師が院長を務める広島市の不妊治療専門クリニック「絹谷産婦人科」を訪ねた。
同院では初診患者にAMH検査を行い、治療計画の参考にしている。女性も3割負担(1790円)で計測。採血のみで「内視鏡検査などと違い手軽にできるのが良い」と話す。医療機関によって異なるが、同院では数日で結果が出る。「体外受精や顕微授精も視野に、自分に合った治療を決めるヒントにしたい」
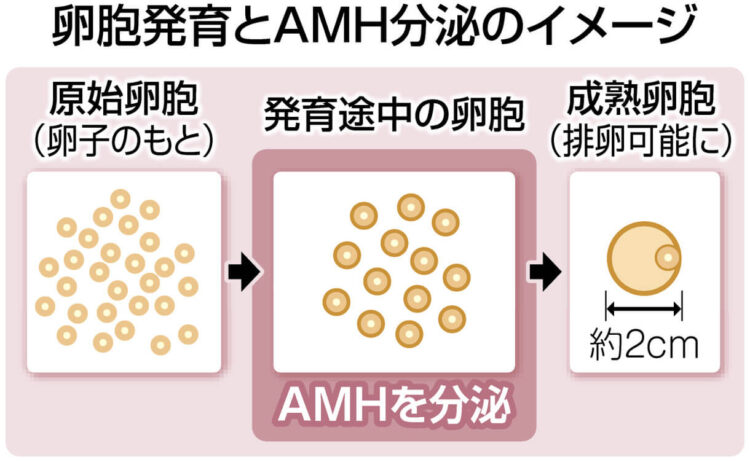
「卵子のもと」である原始卵胞は数カ月かけ、成熟卵胞に育つ。途中段階の卵胞から分泌されるのがAMH。血中の濃度が高ければ、卵子のもとも多いと推測できる。女性が生まれた時に持つ原始卵胞はその後増えない。AMHは思春期に最高濃度になり、減り方に個人差はあるが、加齢とともに少なくなっていく。
「AMHが卵巣予備能の把握に役立つことは、不妊治療を専門とする医師には10年以上前からよく知られていた」と絹谷医師。他に「卵胞刺激ホルモン」も測られてきたが、数値が月経周期に左右されやすい課題があった。
「妊娠できる残り期間」を推測
不妊治療は一般的にタイミング療法、人工授精、体外受精(顕微授精)と階段を上り、各段階を半年ほど試す。「AMH値から妊娠できる残り期間を推測し、早めにステップアップするなど有効な治療を進めやすくなる」(絹谷医師)。値によっては早発卵巣不全や多囊胞(のうほう)性卵巣症候群などの発見につながることもある。
保険で認められていないという理由から、これまで測定しない施設も多かったが、今年の診療報酬改定に向けて日本生殖医学会は昨春、保険適用の拡大を提案。体外受精に進んでいない段階の不妊症患者も半年に一度、保険で測れるようになった。
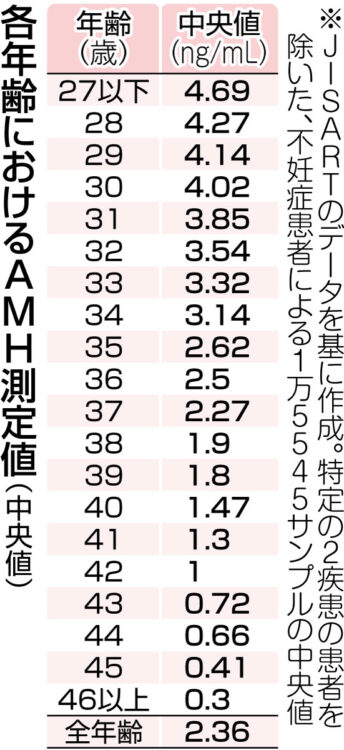
結果の判断には、JISART(日本生殖補助医療標準化機関)の調査に基づく測定値の年齢別分布表が、多くの医療機関で参照されている。絹谷医師は「自分の数値が何歳の中央値に近いかが分かり、参考になる」と語る。

絹谷産婦人科の絹谷正之院長=広島市中区で
保険適用拡大は少子化対策にも
しかし、AMHの値や低下の速度は同年齢でも個人差が大きく、正常値はない。「あくまで残っている卵子の数の目安で、イコール妊娠率ではない」とも。妊娠には「卵子の質」も重要だが、AMHは質と無関係。値が低くても自然妊娠する人はいるが、高いと、体外受精のために取り出せる卵子の数が多い傾向に。正しい理解のためにAMHの特性を把握し、年齢や既往症などの要素も含めて判断できる「生殖医療専門医」の説明を聞くと良いという。
「AMH検査の保険適用拡大は少子化対策にもなる」と絹谷医師。「不妊治療の経済的、心理的ハードルが下がり、『気付いたら産めなかった』という人をなくすことにつながるはず」。不妊症患者でない人が「ブライダルチェック」などで受ける場合は自費だが、「早い段階での自費検査も含め、人生設計を考えたり、治療の進め方を決めたりする一助になる」と語る。
なるほど!
グッときた
もやもや...
もっと
知りたい